Syndrome d’Ekbom : quand les parasites invisibles deviennent un cauchemar réel

Un client convaincu d’être infesté par des parasites invisibles. Des démangeaisons incessantes, aucune trace visible, mais une détresse bien réelle. Comment réagir ? Le secteur de la lutte antiparasitaire est parfois confronté à des situations déroutantes : des individus persuadés d’être victimes d’une infestation invisible. Ce type de cas, souvent méconnu, est associé à un phénomène troublant qui soulève autant de questions que d’incertitudes : le syndrome d’Ekbom. Pour les professionnels, la gestion de ces situations exige une compréhension fine du problème, un comportement empathique et des pratiques adaptées pour éviter les malentendus ou les interventions inutiles. Mais de quoi s’agit-il réellement ? Quelles en sont les causes ? Et surtout, comment réagir efficacement face à ce défi ?
Sommaire
Qu’est-ce que le syndrome d’Ekbom, parasitose délirante ou DP en abrégé ?
Le syndrome d’Ekbom, également connu sous le nom de parasitose délirante (DP), est un trouble psychiatrique caractérisé par une conviction erronée et persistante d’être infesté par des parasites, alors qu’il n’y a aucune preuve tangible pour confirmer cette infestation.
Les personnes touchées rapportent généralement des sensations cutanées inhabituelles : démangeaisons, piqûres ou impression que des « parasites » se déplacent sous leur peau. Dans leur esprit, ces symptômes sont la preuve irréfutable d’une infestation. Cette croyance s’accompagne souvent d’une grande détresse émotionnelle et de comportements obsessionnels : nettoyage frénétique, usage excessif de produits antiparasitaires ou consultations répétées d’experts en lutte antiparasitaire.
Un trouble psychologique, mais des symptômes bien réels
Si les infestations imaginaires sont au cœur du syndrome d’Ekbom, la souffrance des personnes concernées est, elle, bien réelle. Les démangeaisons ressenties peuvent conduire à des lésions cutanées causées par un grattage incessant, ce qui renforce encore leur certitude. C’est pourquoi il est essentiel d’aborder ce sujet avec empathie et compréhension.
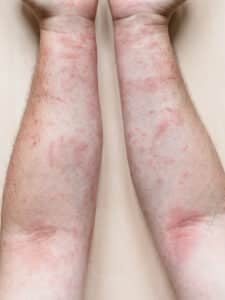
@Reaction liée au Syndrome d’Ekbom
Karl-Axel Ekbom, le neurologue à l’origine du terme
Le syndrome porte le nom du neurologue suédois Karl-Axel Ekbom, qui l’a décrit pour la première fois dans les années 1930. Ses observations mettaient en évidence l’aspect délirant du trouble : des individus convaincus d’être infestés, malgré des examens médicaux et environnementaux prouvant le contraire.
Pour les professionnels de la lutte antiparasitaire, reconnaître les signes de ce syndrome est crucial. Une intervention mal gérée peut non seulement aggraver l’angoisse du client, mais aussi nuire à la crédibilité du spécialiste.
Quelles sont les causes du syndrome d’Ekbom ?
Le syndrome d’Ekbom résulte d’une combinaison complexe de facteurs psychologiques, neurologiques et environnementaux. Comprendre ces causes permet aux professionnels d’adopter une posture adaptée face à ces situations délicates.
1. Causes psychologiques et psychiatriques
- Trouble délirant persistant : une croyance erronée durable, malgré les preuves contraires.
- Schizophrénie ou dépression sévère : ces pathologies incluent des hallucinations ou des perceptions altérées.
- Anxiété et stress chronique : un terrain propice à l’émergence d’idées obsessionnelles et d’une sensibilité accrue aux sensations cutanées normales.
2. Facteurs neurologiques
- Maladies neurodégénératives comme Alzheimer ou Parkinson.
- Lésions cérébrales : causées par des traumatismes ou des accidents vasculaires cérébraux.
- Dysfonctionnements sensoriels : des altérations nerveuses qui entraînent des sensations cutanées anormales.
3. Facteurs environnementaux et déclencheurs contextuels
- Antécédent réel d’infestation : une infestation passée (punaises de lit, puces) peut laisser un traumatisme durable.
- Isolement social : amplifie la perception de sensations physiques inhabituelles.
- Stress et épuisement professionnel : les métiers exposés peuvent provoquer une détresse psychologique liée à la confrontation régulière avec des nuisibles.
Comment traiter le syndrome d’Ekbom ?
Le rôle des experts en lutte antiparasitaire n’est pas de diagnostiquer le syndrome, mais de reconnaître les signes, éviter les interventions inutiles et d’orienter les clients vers les solutions appropriées. Voici quelques étapes clés pour gérer ces situations avec tact :
1. Maintenir une rigueur professionnelle
- Inspection méticuleuse : réaliser une vérification exhaustive pour écarter toute infestation réelle.
- Communication transparente : expliquer clairement au client qu’aucun parasite n’a été détecté.
2. Adopter une posture empathique
- Écouter sans juger : reconnaître la détresse du client, sans valider l’existence de parasites invisibles.
- Rester calme et rassurant : une communication apaisée contribue à réduire l’angoisse.
3. Orienter vers un professionnel de santé
- Si les signes du syndrome d’Ekbom sont présents, recommander au client de consulter un médecin, un psychiatre ou un psychologue.
- Prise en charge médicale : une approche multidisciplinaire (psychiatre, dermatologue, psychologue) est nécessaire pour traiter les symptômes.
Face au syndrome d’Ekbom, les experts de la lutte antiparasitaire doivent allier rigueur et empathie. Une inspection rigoureuse, une communication apaisée et une orientation vers les professionnels de santé permettent de gérer ces situations tout en préservant leur crédibilité.
ÉCRIVEZ-NOUS
Avez-vous des nouvelles sur le secteur 3D, que vous souhaitez partager avec nous?
communication@hamelin.info








